LINFEDEMA
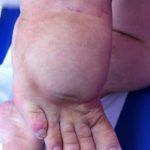 Il linfedema rappresenta una condizione clinica progressiva che inizia con un ristagno di liquido e proteine, interessando- prevalentemente- gli arti inferiori ma anche altri distretti corporei. Col protrarsi del tempo i tessuti tendono ad indurirsi ed il quadro clinico diventa irreversibile.
Il linfedema rappresenta una condizione clinica progressiva che inizia con un ristagno di liquido e proteine, interessando- prevalentemente- gli arti inferiori ma anche altri distretti corporei. Col protrarsi del tempo i tessuti tendono ad indurirsi ed il quadro clinico diventa irreversibile.
Questa patologia è nota fin dall’antichità : Ippocrate era solito utilizzare bendaggi con spugne rudimentali per esercitare pressioni sulle regioni malate. Nel 1650 Richard Wiseman proponeva, per combattere l’edema degli arti inferiori, gambaletti realizzati con stringhe di cuoio regolabili.
Oggi il linfedema rappresenta una malattia molto diffusa: secondo i dati dell’OMS sono presenti circa 140 milioni di casi nel mondo, suddivisi, per il 50 %, in patologia di origine primitiva, ed il restante 50% in patologia di origine secondaria , malattie parassitarie( non in Europa), post chirurgici, post trombotici-tromboflebitici, da disuso nell’anziano, ecc.
L’incidenza percentuale maggiore riguarda soggetti in età compresa dai trenta ai quaranta anni, non essendo escluse le forme precoci ed ulteriori forme tardive.
L’edema può essere primitivo, come nel caso della malattia di Milroy e la sindrome di Meige, o secondario, a seguito delle numerose cause che possono danneggiare il sistema linfatico.
Rientrano nel novero dei fattori di rischio : la familiarità per linfedema, la patologia venosa complicata , gli esiti di interventi chirurgici con rimozione di stazioni linfonodali, le infezioni gravi ( linfangite,erisipela, cellulite), le ferite lacero-contuse profonde, i trattamenti radianti di stazioni linfonodali, gli esiti di interventi vascolari, immobilità, insufficienza cardiaca , renale , epatica, l’ ipotiroidismo, la terapia con calcio antagonisti , l’ obesità, gravi ustioni, infezioni parassitarie, fratture ossee, esiti di interventi ortopedici, borsiti del gastrocnemico ( cisti di Baker), neoplasie della regione pelvica, deficit posturali del piede, ecc.
Un capitolo importante del linfedema è il Flebolinfedema, dovuto principalmente alle seguenti cause: patologia venosa tipo varici primarie , secondarie, sindrome post trombotica, post-tromboflebitica; immobilità. Tra le cause meno frequenti si annoverano le fistole artero-venose, la sindrome di Klippel-Trenaunay, le emangiomatosi , la vasculite necrotizzante cutanea.
In linea di massima è il mancato funzionamento del sistema venoso agli arti inferiori che porta alla stasi venosa, all’aumento delle pressioni venose, al passaggio di fluidi e proteine nell’interstizio, alla cattiva nutrizione della pelle, alle lesioni cutanee( eczema, iperpigmentazioni, erisipele, ulcere cutanee, ecc).
STADI DEL LINFEDEMA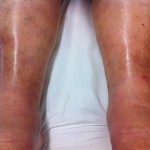
I stadio: sub clinico.
II stadio: edema presente, regredisce spontaneamente con il riposo e la posizione declive.
III stadio: edema presente, regredisce solo parzialmente con terapie combinate ma senza deformazione dell’arto.
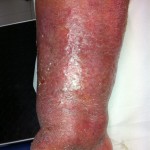
IV stadio: elefantiasi.
V stadio: grave deformazione dell’arto con lesioni cutanee trofiche ulcerative, fibrosi, atrofia muscolare, micosi e grave impotenza funzionale.
TIPI LINFEDEMA
Tipo distale come l’edema dorsale del piede o peri malleolare, tipico del linfedema sporadico, sale lentamente verso la gamba, generalmente non grave.
Tipo prossimale prevale nelle forme congenite e in quelle tumorali, generalmente impegnativo da trattare.
COMPLICANZE LINFEDEMA
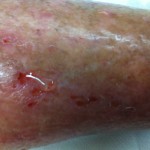 Linfangiti e/o erisipela
Linfangiti e/o erisipela
Infezione di qualsiasi minima ferita
Dolori causati dalla compressione dei nervi
Perdita di funzionalità degli arti
Depressione
Tromboflebiti, trombosi venose profonde
Sepsi e possibilità di amputazione di arti
Neoplasie tipo linfomi, angiosarcomi, ecc…
DIAGNOSI
Il protocollo diagnostico del linfedema inizia con un accurata anamnesi della storia familiare e personale del malato e con un accurato esame clinico . Inoltre, il paziente dovrà essere sottoposto ad esami ematici per lo studio della protidemia, della funzionalità renale e della funzionalità tiroidea.
La diagnostica strumentale gioca un ruolo fondamentale nel percorso diagnostico-curativo del linfedema. L’Eco color Doppler artero-venoso permette di valutare un eventuale origine vascolare della patologia, una ecografia dei tessuti molli consente di evidenziare la natura e la morfologia del linfedema oltre a valutare eventuali ostacoli anatomici al linfodrenaggio. L’utilizzo della Tace/o della Rmn è, invece, limitato a casi specifici. Anche la Linfoscintigrafia ha riacquistato interesse negli ultimi anni, specialmente per lo studio dei linfedemi congeniti ed in prospettiva di un intervento chirurgico curativo. Infine, altri esami di minore interesse sono la linfocromia, la capillaroscopia, ecc…
 TERAPIA
TERAPIA
Il principale mezzo per la cura del linfedema è il bendaggio ipo-anelastico: si tratta di bendaggi a bassa pressione di riposo ed ad alta pressione di lavoro che permettono , specialmente nel linfedema in stadio non avanzato , un veloce e sensibile miglioramento del quadro clinico. Il bendaggio è utilizzato normalmente nella terapia di attacco e viene sostituito successivamente dal tutore elastico ( calza terapeutica) per la terapia di mantenimento.
La terapia medica svolge un ruolo importante nel bagaglio terapeutico: vanno senz’altro utilizzati flebotonici ed antiedemigeni; utili in alcune situazioni risultano essere gli antibiotici ed i cortisonici. La terapia diuretica è, invece, discutibile e, spesso, controproducente.
Altri mezzi per la cura del linfedema sono il linfodrenaggio manuale, la pressoterapia sequenziale,la carbossiterapia, la tecar terapia, il laser terapia, ecc.
Per ultimo la terapia chirurgia, benché molto discussa, negli ultimi anni è stata rivalutata, specialmente in casi specifici, benché eseguita in centri altamente specializzati.
 CONCLUSIONI:
CONCLUSIONI:
Il linfedema deve essere diagnosticato e curato nelle sue fasi iniziali, va trattato e seguito a lungo con una terapia di mantenimento ( spesso si rivela sufficiente un tutore elastico). Dovrebbero essere evitati i traumi, le infezioni o altre complicanze .
La diagnosi e la cura del linfedema devono essere praticate da uno specialista formato ed esperto in questa patologia: ogni tentativo di cura da personale inadeguato porterebbe solamente all’aggravamento , in modo irreversibile, della malattia .
![]()
